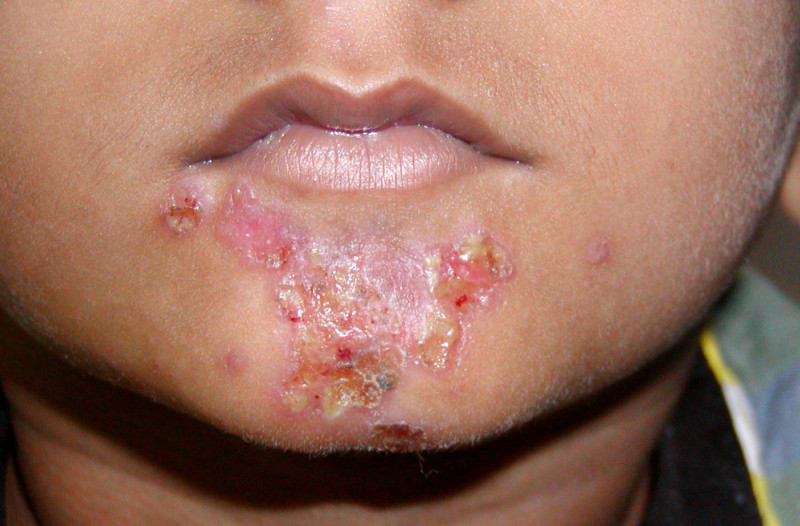
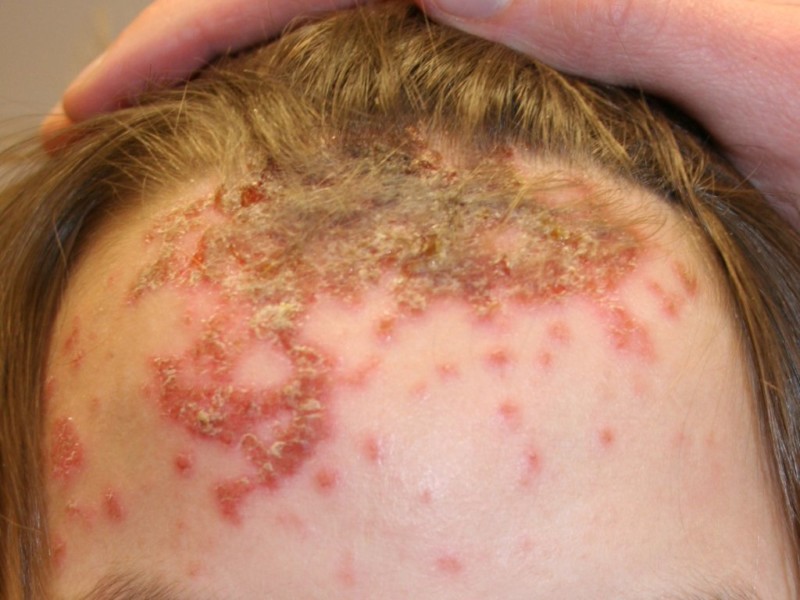
Стрептодермия у детей — инфекционное заболевание, вызванное стрептококками, проявляющееся гнойными высыпаниями на коже. Особенно подвержены этому недугу маленькие дети с незрелой иммунной системой. Важно знать признаки стрептодермии и методы лечения, чтобы вовремя помочь ребенку и избежать осложнений. Эта статья поможет родителям разобраться в симптомах заболевания и предложит эффективные методы лечения в домашних условиях, что актуально при ограниченном доступе к медицинским учреждениям.
Стрептококковая инфекция
Стрептококковая пиодермия — это кожное инфекционное заболевание, при котором на поверхности кожи образуются небольшие гнойные образования округлой формы. Эти образования быстро распространяются по телу, и при их разрыве образуются желтые корочки на месте абсцесса.
Возбудителями стрептодермии являются стрептококки — патогенные микроорганизмы, которые поражают как внешний эпидермис, так и внутренние эпителиальные ткани. Чаще всего инфекция проникает в организм через поврежденные участки кожи.
Обратите внимание! Стрептококки могут находиться в окружающей среде, например, в пыли или на различных предметах домашнего обихода.
При инфицировании этими микробами часто развивается стафилококковая инфекция. Однако при крепкой иммунной системе бактерии могут длительное время оставаться в неактивном состоянии.
Патогенные бактерии способны вызывать разнообразные заболевания, такие как ангина, менингит и пневмония. В их числе находится и стрептодермия, инкубационный период которой составляет 5-7 дней.
Важно! Стрептодермия чаще всего наблюдается у детей в возрасте от 2 до 9 лет. Этот тип дерматита редко встречается у взрослых, а младенцы практически никогда не страдают от данного заболевания.
Врачи отмечают, что стрептодермия у детей проявляется в виде покраснения кожи, появления пузырьков и корочек, часто сопровождаясь зудом и дискомфортом. Основной причиной заболевания является стрептококковая инфекция, которая может развиваться на фоне ослабленного иммунитета или повреждений кожи. Специалисты рекомендуют родителям внимательно следить за состоянием кожи ребенка и при первых признаках заболевания обращаться к врачу.
Лечение в домашних условиях может включать обработку пораженных участков антисептиками, применение противовоспалительных мазей и соблюдение гигиенических норм. Важно, чтобы дети не чесали пораженные участки, так как это может привести к распространению инфекции. Врач может также назначить антибиотики, если заболевание имеет тяжелую форму. В целом, своевременное обращение за медицинской помощью и соблюдение рекомендаций специалистов помогут быстро справиться с заболеванием и предотвратить его рецидивы.
https://youtube.com/watch?v=ELvrsQGKHgk
Причины появления
Когда кожа неповреждена, бактерии не способны проникнуть в организм.
| Признак | Описание | Что делать (домашние условия) |
|---|---|---|
| Начальная стадия | Красные пятна, быстро превращающиеся в пузырьки с прозрачной жидкостью. Чаще на лице, вокруг рта, на конечностях. | 1. Гигиена: Регулярное мытье рук ребенка с мылом. 2. Изоляция: Отдельное полотенце, посуда. 3. Обработка: Аккуратное протирание пораженных участков антисептиками (например, раствор фурацилина, хлоргексидина) 2-3 раза в день. |
| Развитие заболевания | Пузырьки лопаются, образуя мокнущие эрозии, покрытые желтоватыми корочками. Зуд, жжение. Возможно повышение температуры. | 1. Обработка: Продолжать антисептическую обработку. 2. Подсушивание: После антисептика можно нанести подсушивающие средства (например, цинковая паста, раствор бриллиантового зеленого – «зеленка» – точечно на корочки). 3. Противозудные средства: При сильном зуде можно дать антигистаминные препараты (по назначению врача). 4. Обильное питье: Для выведения токсинов. |
| Распространение | Появление новых очагов, увеличение площади поражения. Возможно увеличение лимфоузлов. | 1. Строгое соблюдение гигиены: Не допускать расчесывания. 2. Консультация врача: При распространении процесса, повышении температуры, ухудшении состояния – немедленно обратиться к педиатру для назначения системной терапии (антибиотики). 3. Исключение контакта: Ограничить контакты с другими детьми. |
| Профилактика | Повреждения кожи (царапины, ссадины, укусы насекомых), снижение иммунитета, несоблюдение гигиены. | 1. Тщательная гигиена: Регулярное мытье рук, тела. 2. Обработка ран: Своевременная обработка любых повреждений кожи антисептиками. 3. Укрепление иммунитета: Правильное питание, прогулки на свежем воздухе, витамины (по назначению врача). 4. Избегание контакта: С больными стрептодермией. |
Причины заражения
- контактный способ передачи через непосредственный контакт с кожей пациента;
- бытовой контактный способ — проникновение микробов в организм через повседневные предметы;
- воздушно-капельный метод встречается нечасто.
https://youtube.com/watch?v=B_6TJ3_KWb0
Пути проникновения бактерий в эпидермис кожи
Обращаю ваше внимание! Когда ребенок, страдающий стрептодермией, находится в детских садах или школах, он может стать источником инфекции для своих сверстников. Это заболевание быстро распространяется и может привести к эпидемии среди детей.
Факторы риска
Основным риском является повреждение кожных покровов ребенка. Обычные травмы, такие как порезы, ссадины или укусы насекомых, могут стать источником инфекций. Кожные аллергические реакции или образование пустул на поверхности кожи также способствуют проникновению бактерий.
Если малыш подхватил инфекцию, стрептококки начинают активно размножаться, что вызывает воспалительные процессы на коже с характерными признаками. Чаще всего это происходит у детей с ослабленным иммунитетом.
Важно! Чтобы избежать заражения при повреждениях детской кожи, рекомендуется обрабатывать раны антисептическими средствами, такими как перекись водорода, йод и аналогичные препараты.
Факторы, способствующие развитию заболевания, могут включать:
- наличие паразитов в организме;
- анемию;
- сопутствующие инфекции;
- кожные заболевания;
- отит или ринит, при которых кожа раздражается выделениями из слизистых;
- воздействие неблагоприятных факторов окружающей среды на эпидермис.
https://youtube.com/watch?v=guRDShMPjyo
Симптомы и признаки раннего заражения
Существует несколько разновидностей этой инфекции, однако все они проявляются схожими симптомами:
- повышение температуры;
- признаки интоксикации организма;
- увеличение лимфатических узлов и болезненные ощущения при их прощупывании.
Продолжительность заболевания варьируется от 3 дней до 2 недель. У детей стрептококковый дерматит может протекать по-разному, что зависит от конкретной формы стрептококковой инфекции.
Клинические проявления в запущенной стадии болезни
У детей симптомы стрептодермии могут варьироваться в зависимости от конкретного возбудителя. Существует несколько типов этого заболевания: стрептококковое, буллезное и трещиноватое импетиго, эритематозная плоскоклеточная стрептодермия, поверхностный турнир или панаритус, стрептококковая опрелость и обыкновенная энтима.
Пример проявления стрептококкового импетиго
Возбудитель начинает свое развитие в носовых проходах и затрагивает различные участки кожи: переднюю часть головы, руки, ноги и другие открытые области. Он поражает верхний слой эпидермиса, не проникая глубже в ткани.
Стадии заболевания развиваются последовательно:
- На чистом участке кожи появляется пузырек (фликтен) диаметром до 3 мм, наполненный мутной жидкостью. Вокруг него кожа становится красной и воспаленной.
- Затем пузырек лопается, жидкость вытекает, и на его месте образуется нарост в виде сухой или мокнущей желтой корочки.
- Со временем корка отпадает, оставляя за собой красноватые пятна, которые постепенно исчезают.
С момента воспаления (образования фликтена) до его исчезновения проходит 5-7 дней. При своевременном лечении на ранних стадиях поражения будут единичными. Если заболевание прогрессирует с запущенными колониями бактерий, они могут распространиться по телу, вызывая множественные поражения. В таком случае лечение может затянуться на месяц и более, что значительно ослабляет защитные силы организма.
Важно! При стрептодермии следует избегать водных процедур, так как они способствуют распространению инфекции.
Дифференциальная диагностика
Для получения полной клинической картины необходимо провести следующие исследования:
- общий и биохимический анализ крови;
- анализ мочи;
- исследование на наличие яиц гельминтов.
Кроме того, для более точного диагноза следует выполнить бактериальный посев из пустул и сразу же определить чувствительность выявленного возбудителя к определённой группе антибиотиков.
Традиционные методы лечения
Для успешного лечения инфекции важно начать с соблюдения основ личной гигиены. Это поможет замедлить распространение стафилококка. Без надлежащих гигиенических мер достичь положительного результата в лечении невозможно. Как детям, так и родителям следует придерживаться нескольких рекомендаций:
- Избегайте водных процедур, чтобы не способствовать распространению бактерий на коже (можно использовать влажные салфетки для обработки отдельных участков тела).
- Не позволяйте ребенку чесать пораженные области и давайте ему антигистаминные препараты.
- Личные вещи ребенка и его игрушки должны быть изолированы от остальных членов семьи.
- Регулярно проводите влажную и генеральную уборку в помещении, мойте игрушки, стирайте и гладьте постельное белье больного.
- Обрабатывайте кожные повреждения антисептиками.
Для местного лечения применяются антисептические мази и растворы для обработки пораженных участков. В качестве антисептиков можно использовать раствор перекиси водорода, фукорцин и салициловый спирт «ярко-зеленый».
Важно! Для подсушивания и уничтожения инфекции можно использовать отвары трав, таких как кора дуба, ромашка и цветы череды.
Чаще всего назначаются комбинированные антибактериальные препараты — это кремы и мази с местным действием, а также таблетки или инъекции с системным эффектом.
Без надлежащего лечения инфекция может легко передаваться другим людям, охватывать значительные участки кожи и вызывать различные осложнения. Схему лечения и продолжительность терапии, а также необходимость в антибиотиках определяет врач.
Рецепты народной медицины
Для борьбы с кожными инфекциями применяются лосьоны, изготовленные из различных целебных трав. Примочки создаются на основе концентрированного настоя верблюжьей колючей травы, который можно использовать для купания в соотношении 1:3.
Свежая грибная каша или порошок из грибов способны помочь в высушивании кожи и снижении воспалительных процессов. В случаях сложного течения стрептодермии рекомендуется использовать примочки из дубовых листьев или зеленых желудей, которые обладают отличными антисептическими и лечебными свойствами.
Если при этой инфекции появляются мокнущие струпья и абсцессы, можно использовать смесь сока чеснока и черного молотого перца в равных пропорциях (1:1). Также эффективно накладывать на гнойники измельченные кислые листья в виде кашицы.
Для лечения гнойных высыпаний можно приготовить раствор из квасцов, используя 1/4 чайной ложки, разведенной в половине стакана теплой воды. Воспаленные участки обрабатываются этим составом. Примочки фиксируются на пораженной области с помощью повязки или пластыря и требуют замены каждые 2-3 часа.
Методы профилактики
Избежать стрептококковой инфекции полностью невозможно, однако можно существенно уменьшить вероятность ее возникновения. Это достигается благодаря соблюдению основных правил личной гигиены, избеганию контактов с инфицированными людьми и укреплению иммунной системы.
Формирование надежного защитного механизма поможет:
- Регулярные прогулки на свежем воздухе и активные игры.
- Сбалансированное и питательное питание.
- Правильное чередование периодов сна и бодрствования.
- Закаливание и солнечные процедуры.
- Строгое соблюдение личной гигиены.
- Использование личных предметов.
Важно! Стрептодермия является инфекционным заболеванием, поэтому заболевшего ребенка необходимо изолировать от других детей, которые могли с ним контактировать. Карантин устанавливается на срок 10 дней.
Родителям следует обучить своих детей основам личной гигиены и привить им здоровые привычки, способствующие активному образу жизни. При внимательном отношении к детям риск заражения значительно снижается.
Осложнения стрептодермии
Стрептодермия, или стрептококковая пиодермия, может привести к различным осложнениям, если не будет своевременно диагностирована и правильно лечена. Одним из наиболее распространенных осложнений является распространение инфекции на другие участки кожи. Это может произойти, если ребенок будет чесать пораженные участки, что способствует дальнейшему распространению бактерий.
Еще одним серьезным осложнением является развитие фурункулов и карбункулов. Эти гнойные образования возникают, когда инфекция проникает глубже в кожу и затрагивает волосяные фолликулы. Фурункулы могут быть болезненными и требовать медицинского вмешательства для дренирования и лечения.
Кроме того, стрептодермия может привести к лимфадениту — воспалению лимфатических узлов, которые могут увеличиваться и вызывать болезненные ощущения. В некоторых случаях инфекция может распространиться в лимфатические сосуды, вызывая лимфангит, что также требует медицинского вмешательства.
Наиболее серьезным осложнением стрептодермии является риск развития системных инфекций, таких как сепсис. Это состояние возникает, когда бактерии проникают в кровоток и могут вызвать тяжелые осложнения, угрожающие жизни ребенка. Сепсис требует немедленного лечения в стационаре и может потребовать применения антибиотиков широкого спектра действия.
Также стоит отметить, что стрептококковая инфекция может привести к развитию аутоиммунных заболеваний, таких как постстрептококковый гломерулонефрит. Это состояние связано с воспалением почек и может проявляться отеками, повышенным артериальным давлением и изменениями в анализах мочи.
Важно помнить, что при первых признаках стрептодермии необходимо обратиться к врачу для получения квалифицированной помощи. Самолечение может привести к ухудшению состояния и развитию осложнений. Правильная диагностика и своевременное лечение помогут избежать серьезных последствий и обеспечат быстрое выздоровление ребенка.
Рекомендации по уходу за кожей во время лечения
Уход за кожей во время лечения стрептодермии у детей играет ключевую роль в процессе выздоровления и предотвращении распространения инфекции. Правильные меры помогут ускорить заживление и снизить риск повторного заражения. Ниже представлены основные рекомендации по уходу за кожей.
1. Поддержание чистоты
Важно поддерживать пораженные участки кожи в чистоте. Для этого следует регулярно мыть кожу теплой водой с мягким мылом. Используйте только те средства, которые не содержат агрессивных химических веществ, чтобы избежать дополнительного раздражения. После мытья аккуратно промокните кожу чистым полотенцем, не трите.
2. Обработка пораженных участков
После очищения кожи необходимо обработать пораженные участки антисептическими средствами, рекомендованными врачом. Это могут быть растворы на основе хлоргексидина или мирамистина. Наносите антисептик аккуратно, чтобы не повредить корочки, образовавшиеся на месте высыпаний.
3. Использование специальных кремов и мазей
Врач может назначить специальные кремы или мази, содержащие антибиотики или противовоспалительные компоненты. Эти препараты помогут справиться с инфекцией и ускорят заживление. Наносите их строго по указанию врача, соблюдая рекомендованную дозировку и частоту применения.
4. Избегание травмирования кожи
Необходимо следить за тем, чтобы ребенок не чесал пораженные участки, так как это может привести к дополнительному воспалению и распространению инфекции. Если ребенок не может контролировать свои действия, рекомендуется использовать специальные перчатки или накладки на руки.
5. Одежда и гигиена
Одевайте ребенка в свободную, дышащую одежду из натуральных тканей, чтобы избежать потоотделения и раздражения кожи. Меняйте одежду и постельное белье ежедневно, чтобы минимизировать риск повторного заражения. Также важно следить за тем, чтобы ребенок не использовал общие предметы личной гигиены, такие как полотенца или расчески.
6. Правильное питание
Поддержка иммунной системы также важна для быстрого выздоровления. Обеспечьте ребенка сбалансированным питанием, богатым витаминами и минералами. Включите в рацион свежие фрукты, овощи, молочные продукты и белковые продукты. Это поможет организму быстрее справиться с инфекцией.
7. Регулярные осмотры у врача
Не забывайте о регулярных визитах к врачу для контроля за состоянием кожи. Если вы заметили ухудшение состояния или появление новых высыпаний, немедленно обратитесь за медицинской помощью. Врач может скорректировать лечение или назначить дополнительные исследования.
Следуя этим рекомендациям, вы сможете обеспечить вашему ребенку комфорт и ускорить процесс выздоровления от стрептодермии. Помните, что своевременное обращение к врачу и соблюдение всех предписаний являются залогом успешного лечения.
Когда обращаться к врачу
Стрептодермия, или стрептококковая пиодермия, является инфекционным заболеванием кожи, вызванным стрептококками. У детей это заболевание может проявляться в различных формах, и важно знать, когда необходимо обратиться к врачу для получения квалифицированной помощи.
Первым признаком стрептодермии является появление на коже ребенка покраснения, которое может сопровождаться зудом и жжением. Важно обратить внимание на следующие симптомы:
- Появление пузырьков: На месте покраснения могут образовываться маленькие пузырьки, заполненные жидкостью. Эти пузырьки могут вскрываться, образуя корочки.
- Наличие корочек: После вскрытия пузырьков на коже образуются корочки, которые могут быть желтоватыми или коричневыми. Их наличие свидетельствует о прогрессировании инфекции.
- Отек и воспаление: Кожа вокруг пораженного участка может быть отечной и воспаленной, что также является признаком инфекции.
- Лихорадка: В некоторых случаях у ребенка может повышаться температура, что указывает на системный ответ организма на инфекцию.
- Общее недомогание: Ребенок может проявлять признаки усталости, капризности и сниженной активности.
Если вы заметили у своего ребенка один или несколько из перечисленных симптомов, важно не откладывать визит к врачу. Особенно это касается случаев, когда:
- Пораженные участки кожи быстро увеличиваются в размерах;
- Инфекция сопровождается высокой температурой (выше 38°C);
- На коже появляются новые высыпания;
- Ребенок жалуется на сильную боль в области поражения;
- Состояние ребенка ухудшается, и он становится вялым или апатичным.
Врач проведет осмотр, возможно, назначит анализы для определения типа инфекции и подберет соответствующее лечение. Не стоит заниматься самолечением, так как неправильное применение препаратов может усугубить ситуацию и привести к осложнениям.
Помните, что раннее обращение к специалисту поможет избежать серьезных последствий и ускорит процесс выздоровления вашего ребенка.