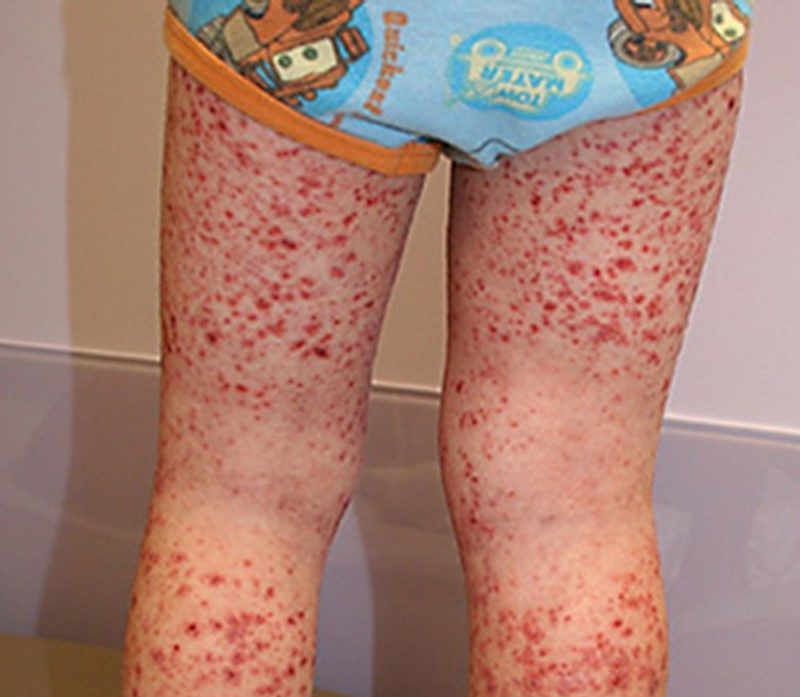
Хронический васкулит — серьезное заболевание, сопровождающееся воспалением стенок сосудов, что может вызвать осложнения и нарушить кровообращение в органах и тканях. В статье рассмотрим основные аспекты этого заболевания: симптомы, методы диагностики и лечения, а также профилактические меры для снижения риска обострений. Понимание особенностей хронического васкулита и правильный выбор медикаментов важны для управления заболеванием и улучшения качества жизни пациентов.
Причины васкулита
Заболевание может возникать по различным причинам. Основным фактором, способствующим его развитию, является наличие в организме возбудителей инфекционных и аллергических недугов. Симптоматика проявляется при длительном взаимодействии с аллергенами или в результате затяжного инфекционного процесса. К провокаторам болезни относятся пыль, пыльца, пух, медикаменты. Также на развитие патологии влияют такие состояния, как микоз, аднексит, стоматологические болезни, отит и тонзиллит.
Среди медицинских специалистов существует мнение, что васкулит может возникнуть из-за продолжительного воздействия солнечных лучей. Это объясняется тем, что ультрафиолетовые лучи могут выступать в роли парааллергического фактора. Зафиксированы случаи появления заболевания после лечения тонзиллита с использованием кварцевой трубки у пациентов с генетической предрасположенностью.
К основным провокаторам васкулита относятся:
- микроорганизмы;
- вирусы;
- гельминты;
- дрожжевые грибы;
- аутоиммунные болезни;
- медикаменты;
- химические вещества;
- регулярное переохлаждение;
- наследственные факторы;
- аллергия на табак.
Воспаление стенок сосудов может также возникать под воздействием предрасполагающих факторов:
-
возраст — чаще всего страдают дети и пожилые люди, у которых наблюдается пониженный иммунитет или незрелость;
Васкулит у ребенка
- заболевания, связанные с нарушением обмена веществ — болезни печени, диабет, подагра, гипертония, заболевания щитовидной железы, атеросклероз;
- длительное пребывание на солнце;
- значительные умственные нагрузки;
- переохлаждение;
- травмы и хирургические вмешательства;
- продолжительное время;
- онкологические заболевания;
- лимфостаз;
- хронические инфекционные процессы;
- предрасположенность к аллергии.
При наличии этих факторов и возбудителей начинают проявляться первые признаки васкулита. Кровообращение в тканях ухудшается, стенки сосудов воспаляются. Со временем воспалительный процесс может затронуть и другие ткани и органы. Без своевременного лечения заболевание может привести к инвалидности или даже к летальному исходу.
Хронический васкулит представляет собой группу заболеваний, характеризующихся воспалением кровеносных сосудов. Врачи отмечают, что симптомы могут варьироваться в зависимости от пораженных органов, но часто включают усталость, лихорадку, потерю веса и боли в суставах. Лечение обычно требует применения иммуносупрессивных препаратов, таких как кортикостероиды и цитостатики, которые помогают контролировать воспалительный процесс. Важно также учитывать индивидуальные особенности пациента, так как реакция на лекарства может различаться. Профилактика включает регулярные медицинские осмотры и контроль за состоянием здоровья, что позволяет своевременно выявлять обострения и корректировать терапию. Врачи подчеркивают, что комплексный подход к лечению и профилактике может значительно улучшить качество жизни пациентов с этим заболеванием.
https://youtube.com/watch?v=bRwNTPEnQ8E
Симптомы васкулита
Хронический васкулит проявляется классическими признаками воспалительного процесса. Это заболевание может длиться продолжительное время, с периодическими обострениями и ремиссиями. В некоторых случаях оно может прогрессировать и приводить к инвалидности.
Каждый вид васкулита имеет свои характерные симптомы:
- периодически возникающая высокая температура;
- значительная потеря веса;
- системное воспаление органов, включая кожные высыпания, кровоизлияния на коже, заболевания почек, легких и глаз, а также болезненные ощущения в мышцах и суставах.
Указанные симптомы не являются однозначными признаками васкулита. Для постановки точного диагноза врачу необходимо провести дифференциальную диагностику, чтобы исключить возможность других заболеваний с аналогичными проявлениями. В дополнение к инструментальным и лабораторным исследованиям пациенту может потребоваться биопсия ткани.
Васкулит считается редким заболеванием и требует внимательного обследования. Пациенту будет рекомендовано обратиться на консультацию к ревматологу.
Протекание васкулита зависит от локализации воспалительного процесса, активности воспаления и типа пораженных сосудов.
| Аспект | Описание | Лекарства / Методы |
|---|---|---|
| Особенности заболевания | Воспаление стенок кровеносных сосудов (артерий, вен, капилляров), приводящее к их сужению, закупорке или разрыву. Может поражать любые органы и системы. | Иммуносупрессоры (глюкокортикостероиды, циклофосфамид, метотрексат, азатиоприн), биологические препараты (ритуксимаб, тоцилизумаб), антикоагулянты, антиагреганты. |
| Симптоматика | Общие: лихорадка, слабость, утомляемость, потеря веса, боли в суставах и мышцах. Специфические (зависят от пораженных органов): кожные высыпания (пурпура, язвы, узлы), неврологические нарушения (онемение, слабость, инсульты), почечная недостаточность, легочные кровотечения, боли в животе, нарушения зрения. | Симптоматическая терапия: анальгетики, противовоспалительные средства, препараты для улучшения функции пораженных органов. |
| Методы профилактики | Первичная профилактика: не существует специфических методов, так как причина часто неизвестна. Вторичная профилактика (предотвращение обострений): регулярное наблюдение у врача, строгое соблюдение схемы лечения, избегание провоцирующих факторов (инфекции, стресс, переохлаждение), отказ от курения, здоровый образ жизни. | Поддерживающая терапия иммуносупрессорами в низких дозах, регулярный контроль анализов крови и мочи, инструментальные исследования (УЗИ, КТ, МРТ). |
Методы лечения хронического васкулита
После детального обследования и проведения всех необходимых анализов врач устанавливает диагноз и назначает лечение. За терапию васкулита отвечает ревматолог.
Главная задача лечения заключается в снижении уровня агрессивных антител и устранении их негативного воздействия на сосудистую систему. Также важным аспектом является прекращение воспалительного процесса. Первоначальная цель — достичь устойчивой ремиссии. Для этого применяется современная иммуносупрессивная терапия, которая позволяет либо полностью вылечить пациента, либо добиться состояния стойкой ремиссии.
Обратите внимание! Лечение системного васкулита осуществляется индивидуально. На дозировку медикаментов влияют возраст и вес пациента, а также наличие сопутствующих заболеваний.
Для борьбы с заболеванием применяются три основных направления терапии:
- медикаментозное лечение;
- народная медицина;
- профилактические меры.
https://youtube.com/watch?v=WFQGt4DXrv8
Консервативная терапия
Схема лечения и дозировка медикаментов зависят от индивидуальных характеристик пациента, тяжести заболевания и факторов, способствующих его развитию.
Интенсивная терапия продолжается до тех пор, пока не будут получены первые положительные результаты как по клиническим, так и по лабораторным показателям. Спустя несколько месяцев после проведения шоковой терапии пациенту назначается поддерживающая терапия.
Лечение сосудистого васкулита требует комплексного подхода. В программу терапии входят препараты различных категорий.
- Десенсибилизирующие и антигистаминные средства — предназначены для блокировки аллергических реакций. К ним относятся Эриус, Кларитин, Диазолин и другие.
- Нестероидные противовоспалительные препараты: способствуют ускорению уменьшения воспалительных процессов. В эту группу входят диклофенак, индометацин и другие.
- Витаминно-минеральные комплексы: витамины играют важную роль в терапии васкулита. Минералы способствуют укреплению стенок кровеносных сосудов.
- Местные средства, содержащие троксевазин, способствуют процессу регенерации кожи и заживлению повреждений.
- Сульфоновые препараты — предназначены для восстановления тканей. Эти лекарства укрепляют иммунную систему и обладают антибактериальным действием.
- Антибиотики: применяются при выявлении инфекционных процессов.
В дополнение к перечисленным медикаментам в рамках консервативной терапии могут использоваться рецепты народной медицины. Однако целесообразность их применения должна определяться только квалифицированным врачом.
Лечение народными средствами
В народной медицине можно найти множество рецептов, которые помогут ускорить процесс выздоровления при васкулите.
- Хорошо зарекомендовала себя смесь бузины, крапивы, тысячелистника и японской софоры. Все ингредиенты заливаются кипятком и настаиваются в течение одного часа. После этого настой процеживается и принимается внутрь каждые 8 часов.
- Также бузину можно комбинировать с календулой, почками тополя, мятой, тысячелистником и хвощом. Растительные компоненты заливаются кипятком и настаиваются в течение часа. Процеженный настой принимается каждые 12 часов.
- Сосновую смолу растапливают на водяной бане, добавляют воск и растительное масло. Полученная масса тщательно перемешивается до однородной текстуры. Готовую мазь используют в виде компресса на пораженные участки кожи.
https://youtube.com/watch?v=9u3tce0KQyY
Противопоказания при васкулите
Васкулит в любой форме представляет собой серьезную угрозу для здоровья человека. Для того чтобы поддерживать болезнь в состоянии ремиссии и предотвратить возможные рецидивы, пациентам необходимо не только проходить интенсивное лечение, но и придерживаться определенных диетических ограничений.
Специалисты советуют исключить из своего рациона продукты, которые могут вызвать аллергические реакции. Вместо этого рекомендуется включить в меню протертые молочные каши, овощные супы, фруктовые соки и кисели. Эти блюда способствуют нормализации работы кишечной перистальтики.
Важно отметить, что в процессе лечения указанные продукты следует употреблять в измельченном виде. После достижения выздоровления их можно готовить на пару или отваривать. Употребление аллергенов может привести к обострению васкулита, поэтому стоит быть особенно внимательным к своему питанию.
Профилактика
Пациентам, проводящим много времени на ногах, важно регулярно заниматься профилактикой заболеваний.
Наиболее эффективным методом предотвращения недугов является выполнение упражнения «подтяжка пальцев ног». Это упражнение рекомендуется выполнять каждые два часа. Суть заключается в том, что человек стоит на одной ноге, сгибает другую в колене и отводит её назад, стараясь коснуться ягодиц.
Для снижения риска развития васкулита специалисты советуют больше двигаться: ходить, бегать и плавать.
Также настоятельно рекомендуется отказаться от курения, включая как активное, так и пассивное.
Если пациент испытывает дискомфорт или боль в ногах, врач может рекомендовать ношение компрессионных чулок. Они помогают улучшить кровообращение в нижних конечностях.
Другие методы лечения
В дополнение к консервативному лечению и профилактическим упражнениям, васкулит также требует применения физиотерапии и соблюдения специального режима в амбулаторных условиях. Во время обострения пациенту рекомендуется соблюдать постельный или полуостельный режим. В зависимости от динамики выздоровления, врач может разрешить более активный режим.
В условиях стационара лечение проводится при наличии высокой температуры или обширной сыпи.
Пациентам с диагнозом васкулит разрешены любые водные процедуры, однако следует избегать натирания пораженных участков кожи полотенцем. Купание в холодной воде также противопоказано, так как переохлаждение может ухудшить состояние и спровоцировать обострение.
Хронический васкулит чаще всего требует медикаментозного лечения. Препараты помогают быстро выводить токсины из организма и останавливать воспалительные процессы, которые могут угрожать жизни как взрослых, так и детей. Важно придерживаться специальной диеты и активного образа жизни. Рекомендуется отказаться от вредных привычек и поддерживать позитивное настроение. При первых признаках заболевания необходимо незамедлительно обратиться за медицинской помощью. Это единственный способ сохранить здоровье сосудов.
Диагностика васкулита
Представляет собой сложный и многоэтапный процесс, который требует внимательного подхода и комплексного анализа. Основной задачей врача является не только подтверждение наличия заболевания, но и определение его типа, степени тяжести и возможных осложнений.
Первым шагом в диагностике является сбор анамнеза. Врач должен выяснить, когда появились первые симптомы, как они прогрессировали, а также наличие сопутствующих заболеваний и факторов риска. Важно обратить внимание на семейный анамнез, так как некоторые виды васкулита могут иметь наследственную предрасположенность.
Клинические проявления могут быть разнообразными и зависят от того, какие сосуды и органы поражены. Наиболее распространенные симптомы включают:
- Кожные высыпания (петехии, пурпура, язвы);
- Боль в суставах;
- Лихорадка и общее недомогание;
- Симптомы со стороны органов дыхания (кашель, одышка);
- Проблемы с почками (отеки, изменения в анализах мочи);
- Неврологические симптомы (головные боли, судороги).
Для подтверждения диагноза используются различные лабораторные и инструментальные методы исследования. К ним относятся:
- Общий анализ крови: позволяет выявить анемию, лейкоцитоз и повышенные уровни воспалительных маркеров.
- Биохимический анализ крови: помогает оценить функцию почек и печени, а также уровень электролитов.
- Иммунологические тесты: определяют наличие аутоантител, таких как антинейтрофильные цитоплазматические антитела (ANCA), которые могут указывать на определенные типы васкулита.
- Мочевой анализ: позволяет выявить наличие белка и эритроцитов, что может свидетельствовать о поражении почек.
- Ультразвуковое исследование: используется для оценки состояния органов и выявления возможных изменений в сосудах.
- Биопсия: может быть проведена для получения образца ткани из пораженного органа или кожи, что позволяет установить точный диагноз.
В некоторых случаях может потребоваться проведение дополнительных исследований, таких как компьютерная томография (КТ) или магнитно-резонансная томография (МРТ), для более детальной оценки состояния сосудов и органов.
Важно отметить, что диагностика требует участия специалистов различных направлений, таких как ревматологи, нефрологи, дерматологи и неврологи, что обеспечивает комплексный подход к лечению и наблюдению за пациентом.
Таким образом, ранняя и точная диагностика имеет решающее значение для выбора адекватной терапии и предотвращения серьезных осложнений, которые могут возникнуть при запущенных формах заболевания.
Влияние питания на течение заболевания
Питание играет важную роль в управлении хроническим васкулитом и может существенно повлиять на течение заболевания. Правильный выбор продуктов и режим питания способны не только улучшить общее состояние пациента, но и снизить риск обострений. Важно понимать, что хронический васкулит часто сопровождается воспалительными процессами, и поэтому диета должна быть направлена на уменьшение воспаления и поддержание иммунной системы.
Одним из ключевых аспектов питания при хроническом васкулите является увеличение потребления антиоксидантов. Эти вещества помогают нейтрализовать свободные радикалы, которые могут усугублять воспалительные процессы. Продукты, богатые антиоксидантами, включают ягоды (черника, малина, клубника), зеленые листовые овощи (шпинат, капуста), орехи и семена. Важно также включать в рацион продукты, содержащие омега-3 жирные кислоты, такие как рыба (лосось, скумбрия), льняное семя и грецкие орехи, поскольку они обладают противовоспалительными свойствами.
Кроме того, следует обратить внимание на потребление клетчатки, которая способствует нормализации работы кишечника и улучшает общее состояние организма. Клетчатка содержится в цельнозерновых продуктах, бобовых, фруктах и овощах. Увеличение потребления клетчатки может помочь в контроле уровня холестерина и сахара в крови, что также важно для пациентов с васкулитом.
Не менее важным аспектом является ограничение потребления продуктов, способствующих воспалению. К ним относятся трансжиры, рафинированные углеводы, сахар и обработанные продукты. Эти компоненты могут усугублять воспалительные процессы и негативно влиять на общее состояние здоровья. Рекомендуется избегать фастфуда, сладостей и газированных напитков.
Также стоит учитывать индивидуальные особенности организма. У некоторых пациентов могут быть аллергии или непереносимость определенных продуктов, что требует индивидуального подхода к составлению рациона. В таких случаях полезно вести пищевой дневник, чтобы отслеживать реакцию организма на различные продукты и корректировать питание в соответствии с полученными данными.
Наконец, важно помнить о достаточном потреблении жидкости. Вода помогает поддерживать нормальный уровень гидратации, что особенно важно для пациентов с васкулитом, так как обезвоживание может усугубить симптомы заболевания. Рекомендуется пить не менее 1,5-2 литров воды в день, а также включать в рацион жидкости, богатые электролитами, такие как кокосовая вода или натуральные соки без добавленного сахара.
В заключение, правильное питание является важным элементом в управлении хроническим васкулитом. Сбалансированный рацион, богатый антиоксидантами, клетчаткой и полезными жирами, а также ограничение воспалительных продуктов, может значительно улучшить качество жизни пациентов и снизить риск обострений заболевания.
Психологические аспекты жизни с хроническим васкулитом
Хронический васкулит, как и любое другое хроническое заболевание, может оказывать значительное влияние на психологическое состояние пациента. Люди, страдающие от этого заболевания, часто сталкиваются с множеством эмоциональных и психологических трудностей, которые могут усугублять их общее состояние здоровья.
Одним из основных аспектов, влияющих на психоэмоциональное состояние пациентов, является постоянная неопределенность, связанная с течением болезни. Хронический васкулит может проявляться в виде периодов ремиссии и обострения, что создает у пациентов чувство тревоги и страха перед будущим. Неопределенность в отношении прогноза заболевания и возможных осложнений может приводить к развитию депрессии и тревожных расстройств.
Кроме того, физические симптомы васкулита, такие как боль, усталость и ограничения в физической активности, могут негативно сказываться на качестве жизни. Эти симптомы могут приводить к социальной изоляции, снижению работоспособности и ухудшению межличностных отношений. Пациенты могут испытывать чувство вины или стыда за то, что не могут выполнять привычные обязанности или участвовать в социальных мероприятиях, что также усугубляет их психологическое состояние.
Важно отметить, что поддержка со стороны близких и медицинских работников играет ключевую роль в адаптации к жизни с хроническим васкулитом. Эмоциональная поддержка, понимание и готовность выслушать могут значительно облегчить психологическое бремя, с которым сталкиваются пациенты. Группы поддержки и психотерапия также могут быть полезными для обмена опытом и получения эмоциональной поддержки от людей, находящихся в аналогичной ситуации.
Кроме того, важно развивать навыки саморегуляции и стресс-менеджмента. Практики, такие как медитация, йога и дыхательные упражнения, могут помочь снизить уровень стресса и улучшить общее психоэмоциональное состояние. Регулярная физическая активность, адаптированная к состоянию здоровья пациента, также может способствовать улучшению настроения и повышению качества жизни.
В заключение, жизнь с хроническим васкулитом требует не только медицинского лечения, но и внимания к психологическим аспектам. Понимание и принятие своих эмоций, активное взаимодействие с окружающими и использование методов самопомощи могут значительно улучшить качество жизни пациентов и помочь им справиться с вызовами, которые ставит перед ними это заболевание.